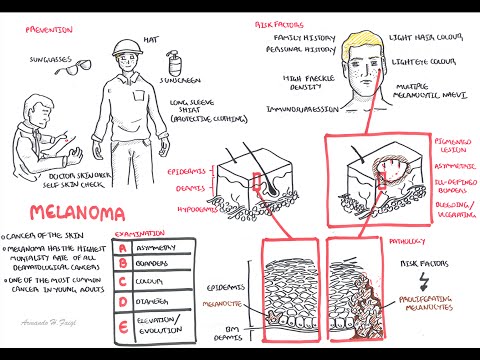
Melanoma
Il melanoma è il tipo più pericoloso di cancro della pelle. È anche il più raro. È la principale causa di morte per malattie della pelle.
Altri tipi comuni di cancro della pelle sono il carcinoma a cellule squamose e il carcinoma a cellule basali.
Il melanoma è causato da cambiamenti (mutazioni) nelle cellule della pelle chiamate melanociti. Queste cellule producono un pigmento del colore della pelle chiamato melanina. La melanina è responsabile del colore della pelle e dei capelli.
Il melanoma può comparire sulla pelle normale. A volte può svilupparsi da talpe. I nei che sono presenti alla nascita possono svilupparsi in melanomi. I nei più grandi che sono presenti alla nascita possono essere a maggior rischio di sviluppare il melanoma.
Esistono quattro tipi principali di melanoma:
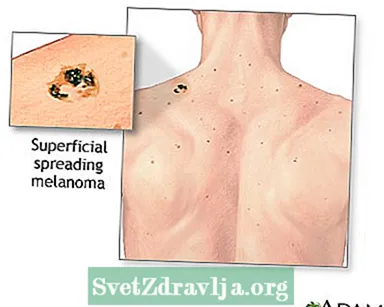
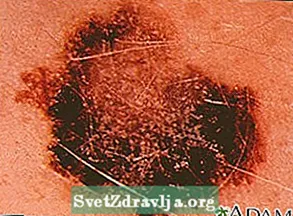
- Melanoma a diffusione superficiale è il tipo più comune. Di solito è piatto e irregolare per forma e colore, con diverse sfumature di nero e marrone. È più comune nelle persone di pelle chiara.
- Melanoma nodulare di solito inizia come un'area rialzata di colore blu-nerastro scuro o rosso-bluastro. Alcuni non hanno alcun colore (melanoma amelanotico).
- Melanoma lentigo maligna di solito si verifica nelle persone anziane. È più comune nella pelle danneggiata dal sole su viso, collo e braccia. Le aree cutanee anormali sono generalmente grandi, piatte e abbronzate con aree marroni.
- Melanoma acrale lentigginoso è la forma meno comune. Di solito si verifica sui palmi, sulle piante dei piedi o sotto le unghie.
Il rischio di sviluppare melanoma aumenta con l'età. Tuttavia, sempre più giovani lo stanno sviluppando.
Hai maggiori probabilità di sviluppare il melanoma se:
- Avere la pelle chiara, occhi azzurri o verdi, o capelli rossi o biondi
- Vivi in climi soleggiati o ad alta quota
- Trascorso molto tempo in condizioni di forte luce solare a causa di un lavoro o di altre attività
- Hai avuto una o più scottature solari durante l'infanzia
- Utilizzare dispositivi abbronzanti, come lettini abbronzanti
Altri fattori di rischio includono:
- Avere parenti stretti con melanoma
- Alcuni tipi di nei (atipici o displasici) o molte voglie
- Sistema immunitario indebolito a causa di malattie o farmaci
Un neo, una piaga, un nodulo o una crescita sulla pelle possono essere un segno di melanoma o altri tumori della pelle. Una piaga o una crescita che sanguina o cambia colore può anche essere un segno di cancro della pelle.
Il ABCDE Il sistema può aiutarti a ricordare i possibili sintomi del melanoma:
- UNsimmetria: una metà dell'area anormale è diversa dall'altra metà.
- Bordini: I bordi della crescita sono irregolari.
- Color: il colore cambia da un'area all'altra, con sfumature di marrone chiaro, marrone o nero e talvolta bianco, rosso o blu. Una miscela di colori può apparire all'interno di una piaga.
- Diametro: il punto è solitamente (ma non sempre) più grande di 5 mm di diametro, circa le dimensioni di una gomma da matita.
- Evolution: Il neo continua a cambiare aspetto.
Un altro modo per cercare un possibile melanoma è il "segno del brutto anatroccolo". Ciò significa che il melanoma non assomiglia a nessuno degli altri punti del corpo. Si distingue come il brutto anatroccolo nella storia per bambini.
Il tuo medico controllerà la tua pelle e osserverà le dimensioni, la forma, il colore e la consistenza di eventuali aree sospette con un dermatoscopio.
Se il tuo fornitore pensa che tu possa avere un cancro della pelle, un pezzo di pelle dalla crescita verrà rimosso. Questa è chiamata biopsia cutanea. Il campione viene inviato a un laboratorio per l'esame al microscopio.
Una biopsia del linfonodo sentinella (SLN) può essere eseguita in alcune persone con melanoma per vedere se il cancro si è diffuso ai linfonodi vicini.
Una volta che il melanoma è stato diagnosticato, possono essere eseguite scansioni TC o altri tipi di raggi X per vedere se il cancro si è diffuso.
La chirurgia è quasi sempre necessaria per trattare il melanoma. Il cancro della pelle e parte dell'area circostante verranno rimossi. La quantità di pelle rimossa dipende da quanto in profondità è cresciuto il melanoma.
Se il cancro si è diffuso ai linfonodi vicini, anche questi linfonodi possono essere rimossi. Dopo l'intervento chirurgico, a seconda del rischio di recidiva della malattia, potresti ricevere la chemioterapia o l'immunoterapia.
Il trattamento è più difficile quando il melanoma si è diffuso ad altri organi. Il trattamento prevede la riduzione del cancro della pelle e il trattamento del cancro in altre aree del corpo. Potresti ricevere:
- Chemioterapia: i farmaci vengono utilizzati per uccidere direttamente le cellule tumorali.
- Immunoterapia: questi includono farmaci come l'interferone per aiutare il sistema immunitario a combattere il cancro o altri farmaci che aumentano la capacità del sistema immunitario di trovare le cellule tumorali e ucciderle. Possono essere usati insieme a chemioterapia e chirurgia.
- Trattamenti con radiazioni: questi possono essere usati per uccidere le cellule tumorali.
- Chirurgia: la chirurgia può essere eseguita per rimuovere il cancro che si è diffuso ad altre parti del corpo. Questo viene fatto per alleviare il dolore o il disagio associati al cancro in crescita.
- Medicinali topici: Rinforza il sistema immunitario nelle aree locali.
Se hai un melanoma difficile da trattare, potresti prendere in considerazione l'iscrizione a una sperimentazione clinica. Chiedi maggiori informazioni al tuo medico. I ricercatori continuano a studiare nuovi trattamenti.
Puoi alleviare lo stress della malattia unendoti a un gruppo di supporto per il cancro. Condividere con altri che hanno esperienze e problemi comuni può aiutarti a non sentirti solo.
Le seguenti risorse possono fornire maggiori informazioni sul melanoma:
- Istituto Nazionale del Cancro -- www.cancer.gov/about-nci
- Società americana del cancro -- www.cancer.org/cancer/melanoma-skin-cancer
- L'American Melanoma Foundation -- melanomafoundation.org/
Quanto bene fai dipende da molte cose, incluso quanto tempo è stato diagnosticato il cancro e fino a che punto si è diffuso.
Nella sua fase iniziale, la maggior parte dei melanomi può essere curata.
Il melanoma che è molto profondo o si è diffuso ai linfonodi ha maggiori probabilità di ripresentarsi dopo il trattamento. Se è più profondo di 4 mm o si è diffuso ai linfonodi, è più probabile che il tumore si sia diffuso ad altri tessuti e organi.
Se hai avuto un melanoma e sei guarito, è molto importante esaminare regolarmente il tuo corpo per eventuali cambiamenti insoliti. Il tuo rischio di melanoma aumenta una volta che hai avuto questo cancro. Il melanoma può tornare anni dopo.
Il melanoma può diffondersi in altre parti del corpo.
Il trattamento del melanoma può causare effetti collaterali, tra cui dolore, nausea e affaticamento.
Chiama il tuo fornitore se noti una nuova crescita o altri cambiamenti nella tua pelle. Parla anche con il tuo provider se uno spot esistente:
- Cambiamenti di forma, dimensione o colore
- Diventa doloroso, gonfio o infiammato
- Inizia a sanguinare o prudere
Alcune persone dovrebbero consultare un medico della pelle per regolari esami della pelle. Questi includono persone con:
- Una storia familiare di melanoma
- Pelle gravemente danneggiata dal sole
- Tanti nei sulla pelle
Un medico della pelle può esaminarti e dirti se hai bisogno di controlli regolari della pelle. A volte, vengono rimossi nei insoliti per evitare che si trasformino in melanoma.
Dovresti anche esaminare la tua pelle una volta al mese. Usa uno specchio per controllare i luoghi difficili da vedere. Usa il sistema ABCDE e il segno "brutto anatroccolo" quando controlli la tua pelle.
Il modo migliore per prevenire il cancro della pelle è ridurre l'esposizione alla luce solare. La luce ultravioletta è più intensa tra le 10:00 e le 16:00. Cerca di evitare l'esposizione al sole durante queste ore. Proteggi la tua pelle indossando un cappello, una maglietta a maniche lunghe, una gonna lunga o dei pantaloni quando devi uscire. I seguenti suggerimenti possono anche aiutare:
- Applica una crema solare di alta qualità con un fattore di protezione solare (SPF) di 30 o superiore, anche quando esci all'aperto solo per un breve periodo.
- Applicare una grande quantità di crema solare su tutte le aree esposte, comprese orecchie e piedi.
- Cerca creme solari che bloccano sia la luce UVA che UVB. Questi avranno l'etichetta "ampio spettro".
- Usa una formula impermeabile se esposto all'acqua.
- Applicare la protezione solare almeno 30 minuti prima di uscire. Riapplicalo spesso, soprattutto dopo aver nuotato.
- Usa la protezione solare anche in inverno. Proteggiti anche nelle giornate nuvolose.
Altri fatti importanti per aiutarti a evitare un'eccessiva esposizione al sole:
- Evita le superfici che riflettono più luce, come acqua, sabbia, cemento e aree dipinte di bianco.
- Prestare particolare attenzione alle altitudini più elevate, dove la pelle brucia più velocemente.
- Evita lampade solari, lettini abbronzanti e saloni di abbronzatura.
Anche se il melanoma può svilupparsi in alcuni nei, i medici ritengono che non vi sia alcun vantaggio nel rimuovere i nei per prevenire il melanoma.
Cancro della pelle - melanoma; Melanoma maligno; Melanoma di lentigo maligna; Melanoma in situ; Melanoma a diffusione superficiale; melanoma nodulare; Melanoma acrale lentigginoso
 Melanoma del fegato - risonanza magnetica
Melanoma del fegato - risonanza magnetica Cancro della pelle - melanoma maligno
Cancro della pelle - melanoma maligno Cancro della pelle - melanoma multicolore in rilievo
Cancro della pelle - melanoma multicolore in rilievo Cancro della pelle, melanoma - lesione piatta e marrone
Cancro della pelle, melanoma - lesione piatta e marrone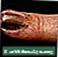 Cancro della pelle, melanoma sull'unghia
Cancro della pelle, melanoma sull'unghia Cancro della pelle, primo piano del melanoma lentigo maligna
Cancro della pelle, primo piano del melanoma lentigo maligna Cancro della pelle - diffusione superficiale del melanoma
Cancro della pelle - diffusione superficiale del melanoma Melanoma
Melanoma Cancro della pelle, melanoma - lesione in rilievo, scura
Cancro della pelle, melanoma - lesione in rilievo, scura Melanoma maligno
Melanoma maligno
Garbe C, Bauer J. Melanoma. In: Bologna JL, Schaffer JV, Cerroni L, eds. Dermatologia. 4a ed. Filadelfia, PA: Elsevier; 2018:cap 113.
Sito web del National Cancer Institute. Trattamento del melanoma (PDQ) versione professionale sanitaria. www.cancer.gov/types/skin/hp/melanoma-treatment-pdq. Aggiornato l'8 novembre 2019. Accesso al 29 gennaio 2020.
Sito web del National Comprehensive Cancer Network. Linee guida di pratica clinica del NCCN in oncologia: melanoma. Versione 2. 2018. www.nccn.org/professionals/physician_gls/pdf/melanoma.pdf. Aggiornato il 19 dicembre 2019. Accesso al 29 gennaio 2020.

