Antibiogramma: come si fa e come comprenderne il risultato

Contenuto
- Come è fatto l'antibiogramma
- Urocultura con antibiogramma
- Come interpretare il risultato
- Perché è necessario identificare l'antibiotico corretto?
L'antibiogramma, noto anche come Antimicrobial Sensitivity Test (TSA), è un esame che mira a determinare il profilo di sensibilità e resistenza di batteri e funghi agli antibiotici. Attraverso il risultato dell'antibiogramma, il medico può indicare quale antibiotico è più adatto per curare l'infezione della persona, evitando così l'uso di antibiotici non necessari che non combattono l'infezione, oltre a prevenire l'insorgere di resistenze.
Normalmente l'antibiogramma viene eseguito dopo l'identificazione di microrganismi in grandi quantità nel sangue, nelle urine, nelle feci e nei tessuti. Pertanto, in base al microrganismo identificato e al profilo di sensibilità, il medico può indicare il trattamento più appropriato.
Come è fatto l'antibiogramma
Per eseguire l'antibiogramma, il medico richiederà la raccolta di materiale biologico come sangue, urina, saliva, catarro, feci o cellule dall'organo contaminato da microrganismi. Questi campioni vengono quindi inviati a un laboratorio di microbiologia per l'analisi e la coltivazione in un terreno di coltura che favorisce la crescita batterica o fungina.
Dopo la crescita, il microrganismo viene isolato e sottoposto a test di identificazione per giungere alla conclusione del microrganismo responsabile dell'infezione. Dopo l'isolamento, viene eseguito anche l'antibiogramma in modo che sia noto il profilo di sensibilità e resistenza del microrganismo identificato, cosa che può essere eseguita in due modi:
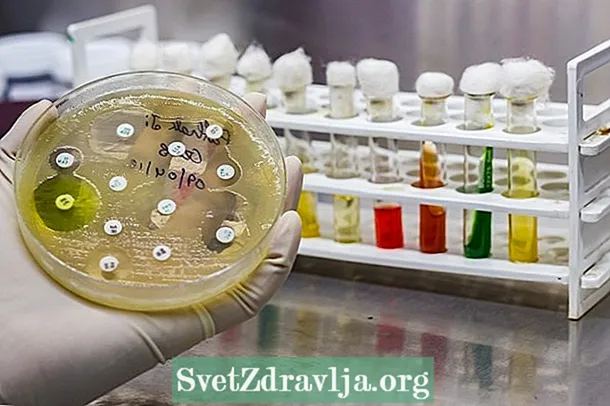
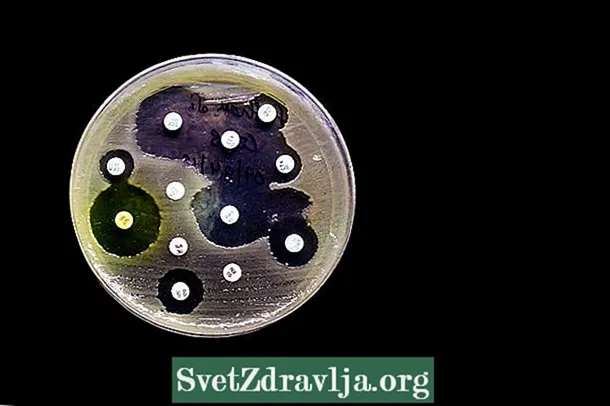
- Antibiogramma di diffusione dell'agar: in questa procedura piccoli dischi di carta contenenti diversi antibiotici vengono posti su una piastra con terreno di coltura appropriato per la crescita dell'agente infettivo. Dopo 1 o 2 giorni nel forno, puoi vedere se senti o meno la crescita intorno al disco. In assenza di crescita, si dice che il microrganismo sia sensibile a quell'antibiotico, essendo considerato il più idoneo per il trattamento dell'infezione;
- Antibiogramma basato sulla diluizione: in questa procedura è presente un contenitore con più diluizioni di antibiotico a differenti dosi, dove vengono posti i microrganismi da analizzare e viene determinata la concentrazione minima inibitoria (CMI) dell'antibiotico. Il contenitore in cui non è stata osservata crescita microbica corrisponde alla dose dell'antibiotico che deve essere utilizzata nel trattamento, poiché ha impedito lo sviluppo del microrganismo.
Attualmente nei laboratori, l'antibiogramma viene eseguito da apparecchiature che testano resistenza e sensibilità. Il rapporto diffuso dall'attrezzatura informa a quali antibiotici l'agente infettivo era resistente e quali erano efficaci nel combattere il microrganismo e in quale concentrazione.
Urocultura con antibiogramma
L'infezione del tratto urinario è una delle infezioni più comuni nelle donne, principalmente, e negli uomini. Per questo motivo, è comune che i medici richiedano oltre al test delle urine di tipo 1, l'EAS e l'urinocoltura accompagnati da un antibiogramma. In questo modo, il medico è in grado di verificare, tramite l'EAS, se c'è qualche cambiamento nelle urine indicativo di problemi renali, e la presenza di funghi o batteri nelle vie urinarie che possono indicare un'infezione, attraverso l'urinocoltura.
Se viene verificata la presenza di batteri nelle urine, viene eseguito l'antibiogramma in modo che il medico possa sapere quale antibiotico è più adatto per il trattamento. Tuttavia, in caso di infezioni urinarie, il trattamento antibiotico è consigliato solo quando la persona presenta sintomi per prevenire lo sviluppo di resistenza microbica.
Comprendi come viene prodotta l'urinocoltura.
Come interpretare il risultato
Il risultato dell'antibiogramma può richiedere da 3 a 5 giorni circa e si ottiene analizzando l'effetto degli antibiotici sulla crescita dei microrganismi. L'antibiotico che inibisce la crescita microbica è quello indicato per curare l'infezione, ma se c'è crescita, indica che il microrganismo in questione non è sensibile a quell'antibiotico, cioè resistente.
Il risultato dell'antibiogramma deve essere interpretato dal medico, che osserva i valori della Concentrazione Inibitoria Minima, detta anche CMI o MIC, e / o il diametro dell'alone di inibizione, a seconda del test che è stato eseguito. L'IMC corrisponde alla concentrazione minima di antibiotico in grado di inibire la crescita microbica ed è conforme agli standard del Istituto per gli standard clinici e di laboratorio, CLSI e possono variare a seconda dell'antibiotico testato e del microrganismo che è stato identificato.
Nel caso dell'antibiogramma a diffusione agar, dove vengono poste cartine contenenti determinate concentrazioni di antibiotici nel terreno di coltura con il microrganismo, dopo incubazione per circa 18 ore è possibile percepire la presenza o meno di aloni di inibizione. Dalla dimensione del diametro degli aloni è possibile verificare se il microrganismo è non sensibile, suscettibile, intermedio o resistente all'antibiotico.
Il risultato deve essere interpretato anche in base alla determinazione del CLSI, che determina quella per il test di suscettibilità di Escherichia coli ad Ampicillina, ad esempio, l'alone di inibizione minore o uguale a 13 mm è un'indicazione che il batterio è resistente all'antibiotico e che un alone uguale o maggiore di 17 mm indica che il batterio è sensibile. Ulteriori informazioni sul risultato dell'urinocoltura con antibiogramma.
Pertanto, in base al risultato dell'antibiogramma, il medico può indicare l'antibiotico più efficace per combattere l'infezione.
Perché è necessario identificare l'antibiotico corretto?
L'utilizzo di antibiotici non idonei ed efficaci per un microrganismo ritarda la guarigione della persona, tratta parzialmente l'infezione e favorisce lo sviluppo di meccanismi di resistenza microbica, rendendo l'infezione più difficile da curare.
Per questo stesso motivo, è molto importante non utilizzare antibiotici senza la guida del medico e inutilmente, poiché ciò potrebbe finire per selezionare microrganismi più resistenti agli antibiotici, riducendo le opzioni dei farmaci per combattere le infezioni.